infection à Mycobacterium ulcerans
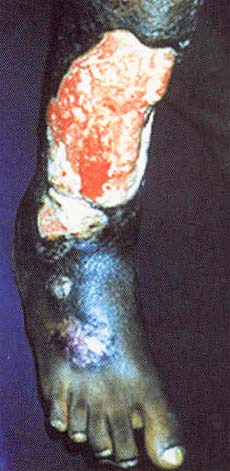
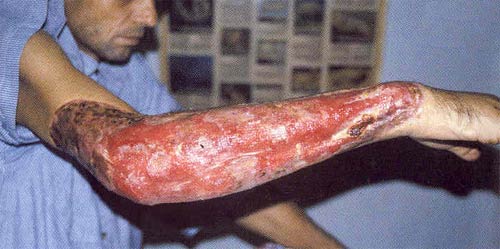
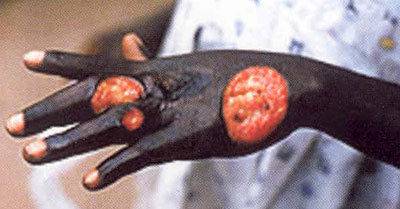
L'ulcère de Buruli (UB), maladie provoquée par l'infection à Mycobacterium ulcerans, fait partie des maladies tropicales les plus négligées, alors qu'il peut être traité. L'agent causal est de la même famille que les bactéries responsables de la tuberculose et de la lèpre, mais l'ulcère de Buruli a moins attiré l'attention. L'infection entraîne une destruction étendue de la peau et des tissus mous avec la formation d'ulcères de grande dimension, se localisant en général sur la jambe ou le bras. En l'absence de traitement précoce, la maladie peut laisser des incapacités fonctionnelles durables, comme des restrictions des mouvements articulaires ou des problèmes esthétiques très apparents. La précocité du diagnostic et du traitement est cruciale pour éviter ces incapacités.
On a signalé l'UB dans plus d'une trentaine de pays, situés principalement dans les régions tropicales ou subtropicales, mais il pourrait également être présent dans des pays où il n'a pas encore été reconnu. La méconnaissance de cette maladie, sa répartition focale et le fait qu'il touche principalement les communautés rurales démunies font que les cas sont peu notifiés. Les progrès sont réguliers dans la mise au point d'outils de diagnostic, dans la compréhension des modalités de la transmission et dans l'élaboration des traitements et des méthodes de prévention, avec la perspective à terme de mieux lutter contre la maladie.
Historique
En 1897, Sir Albert Cook, médecin britannique travaillant à l'hôpital Mengo à Kampala (Ouganda), fait une description d'ulcères cutanés conforme à l'ulcère de Buruli. En Australie en 1948, le professeur Peter MacCallum et ses collègues décrivent en détail la maladie chez six patients originaires de la région de Bairnsdale, près de Melbourne. Ils sont aussi les premiers scientifiques à isoler l'agent causal, Mycobacterium ulcerans. Dans le sud de l'Australie, on appelle toujours cette maladie l'ulcère de Bairnsdale. Dans les années 60, de nombreux cas se produisent dans le Comté de Buruli (aujourd'hui le district de Nakasongola) en Ouganda, d'où le nom le plus couramment utilisé pour cette maladie : ulcère de Buruli. Celui-ci est apparu rapidement dans de nombreuses régions du monde depuis 1980, notamment en Afrique de l'Ouest, ce qui a amené l'Organisation mondiale de la Santé (OMS) à agir à partir de 1998. Compte tenu de l'extension géographique croissante, des graves conséquences et des connaissances limitées que l'on a de la maladie, l'Assemblée mondiale de la Santé a adoptée en 2004 une résolution1 pour améliorer la surveillance et la lutte, ainsi que pour accélérer les recherches afin de mettre au point de meilleurs outils de lutte.
Cause
Mycobacterium ulcerans est une mycobactérie présente dans l'environnement. Selon de récentes informations, elle ne s'y trouverait pas à l'état libre, comme on le pensait auparavant, mais elle occuperait une niche spécifique dans certains milieux aquatiques (par exemple les petits animaux aquatiques ou les biofilms), à partir desquels elle se transmettrait à l'homme par un mécanisme inconnu. Bien que la croissance soit lente, on peut, à partir de lésions humaines, cultiver M. ulcerans sur les milieux utilisés pour les mycobactéries, si la température d'incubation est maintenue entre 29 et 33 °C (donc plus basse que pour M. tuberculosis). On observe des variations entre les souches provenant de différentes zones géographiques (Afrique, Amérique, Asie et Australie), mais on n'a pas encore établi de corrélation entre les diverses souches et la virulence pour l'être humain. M. ulcerans produit une toxine destructrice, la mycolactone, qui provoque des lésions tissulaires et inhibe la réaction immunitaire. La virulence du micro-organisme s'explique en grande partie par les effets toxiques de cette toxine.
Transmission
Les études se poursuivent pour connaître le mode exact de transmission. Certains patients ont dit que les lésions sont apparues sur le site d'un traumatisme antérieur. Selon des études, certains insectes aquatiques de l'ordre des hémiptères (Naucoridae et Belostomidae) en Afrique abritent M. ulcerans dans leurs glandes salivaires et transmettent la maladie à l'animal de laboratoire. Des résultats plus récents en Australie font état d'une recherche positive de l'ADN de M. ulcerans chez les moustiques des marais salés, bien qu'on n'ait pas encore établi la transmission avec ce type de moustiques. Les recherches se poursuivent pour définir le rôle exact des insectes et d'autres facteurs dans la transmission de la maladie à l'être humain. Si ces éléments venaient à être confirmés, l'UB serait la seule infection mycobactérienne connue transmise par des insectes.
Epidémiologie
On observe fréquemment l'ulcère de Buruli à proximité des plans d'eaux, rivières à débit lent, mares, marais et lacs. Des cas se sont aussi produits à la suite d'inondations. Les activités à proximité de l'eau, comme l'agriculture, constituent un facteur de risque et il semble que le port de vêtements pour se protéger soit une parade. Les raisons de la propagation croissante de cette maladie ne sont pas encore très claires. Si l'on peut être affecté à tout âge et quel que soit le sexe, la plupart des patients sont néanmoins des enfants de moins de 15 ans. En général, il n'y a pas de différence entre garçons et filles pour le taux d'infection. La maladie peut atteindre n'importe quelle partie du corps mais, dans 90 �es cas, les lésions se situent sur les membres, avec près de 60 �our les jambes. Contrairement à ce qui se passe avec la tuberculose, rien ne permet de penser que l'infection par le virus de l'immunodéficience humaine prédispose à l'UB. Aucun élément n'indique à ce jour que la maladie puisse se transmettre d'une personne à l'autre. Il y a peu de variation saisonnière dans l'incidence.
Prévalence
On a signalé l'ulcère de Buruli dans une trentaine de pays en Afrique, dans les Amériques, en Asie et dans le Pacifique occidental, principalement dans les régions tropicales et subtropicales. En Côte d'Ivoire, on a enregistré environ 24 000 cas entre 1978 et 2006, au Bénin près de 7 000 cas entre 1989 et 2006 et au Ghana plus de 11 000 cas depuis 1993. En Australie, on signale une recrudescence récente avec 25 cas en 2004, 47 en 2005 et 72 en 2006. La plupart des cas récents ont été observés dans l'État de Victoria et dans la ville de Point Lonsdale. On notifie de plus en plus de cas au Cameroun, au Congo, au Gabon, au Soudan, en Ouganda et au Togo. Après 30 ans sans aucune notification officielle, une évaluation entreprise dans le sud-est du Nigéria en novembre 2006 a confirmé la présence de quelques cas d'ulcère de Buruli. On a signalé des patients en Chine mais on ignore l'extension de la maladie dans ce pays. Selon des informations récentes, il s'avère pour la première fois que la maladie pourrait être endémique au Brésil, dans les zones frontalières avec la Guyane française. Pour autant, ces chiffres pourraient n'être qu'une indication de l'existence de la maladie et ne pas révéler la véritable ampleur du problème.
Il faudrait faire d'énormes recherches pour déterminer la prévalence et la charge exactes de la maladie en raison :
* des connaissances insuffisantes qu'en ont à la fois les soignants et le grand public, ce qui entraîne une sous-notification importante ;
* du fait que les populations les plus affectées vivent dans des zones rurales isolées sans beaucoup de contact avec le système de santé ;
* de la diversité des présentations cliniques, ce qui amène souvent à confondre l'UB avec d'autres maladies cutanées ou ulcères tropicaux ;
* du fait que l'UB n'est pas une maladie à déclaration obligatoire dans de nombreux pays.
Pour toutes ces raisons et d'autres, il est difficile d'établir avec précision le nombre exact de personnes affectées par la maladie, ainsi que l'étendue et la localisation de toutes les zones d'endémie. Les systèmes de surveillance doivent être vigilants, à la fois dans les pays d'endémie et dans ceux qui n'ont pas encore signalé d'UB mais qui jouxtent les premiers. L'endémie peut potentiellement s'installer dans les autres pays tropicaux ou subtropicaux et, de nouveau, la vigilance est de rigueur. A l'occasion, il arrive que des voyageurs de retour de pays d'endémie présentent un ulcère de Buruli en Amérique du Nord ou en Europe ; le diagnostic pose alors de grandes difficultés aux cliniciens qui ne sont pas habitués à cette maladie.
Signes et symptômes
L'ulcère de Buruli démarre souvent par un nodule, c'est-à-dire une grosseur cutanée mobile et indolore. Il peut se présenter sous la forme d'une zone étendue d'induration ou de tuméfaction diffuse des bras ou des jambes. Les souches de M. ulcerans isolées à partir des diverses formes cliniques de la maladie dans une région géographique particulière semblent identiques, ce qui laisse supposer que des facteurs individuels de l'hôte pourraient jouer un rôle important dans la détermination des différentes présentations cliniques. En raison de l'action immunosuppressive locale de la mycolactone, ou peut-être à la suite d'autres mécanismes inconnus, la maladie évolue sans fièvre ni douleur, ce qui explique en partie pourquoi les sujets atteints tardent le plus souvent à se faire soigner. Pourtant, sans traitement, l'ulcère classique massif, à bords creusés, finit par apparaître. Il arrive que l'os soit atteint et d'énormes déformations s'ensuivent alors. Lorsque les lésions guérissent, les cicatrices entraînent des restrictions des mouvements des membres ou d'autres incapacités permanentes chez un quart des patients. D'autres pathologies peuvent ressembler à l'UB : les ulcères phagédéniques, dits ulcères tropicaux, la leishmaniose, notamment en Amérique du Sud, les nodules onchocerquiens et certaines mycoses cutanées.
Diagnostic
On diagnostique et on traite souvent l'ulcère de Buruli en se basant principalement sur les observations cliniques des soignants expérimentés dans les zones d'endémie. En raison des difficultés opérationnelles et logistiques, on a rarement recours au laboratoire pour prendre des décisions thérapeutiques. On peut néanmoins y faire appel pour confirmer rétrospectivement le diagnostic clinique en lui faisant parvenir des écouvillons ou des échantillons tissulaires, mais la procédure reste rare.
Il existe quatre méthodes courantes de confirmation par le laboratoire :
* Examen direct de frottis. L'examen est pratiqué à partir d'écouvillons passés sur les ulcères ou des biopsies et il peut être effectué rapidement dans les établissements locaux de santé qui font la recherche microscopique de la tuberculose. Toutefois, cette méthode a une faible sensibilité (40 �nviron), car les bacilles M. ulcerans ne se répartissent pas uniformément dans les tissus et parce que leur nombre tend à diminuer avec le temps.
* Culture de M. ulcerans. Elle est pratiquée à partir des écouvillons ou des biopsies et elle prend au moins 6 à 8 semaines. La sensibilité se situe approximativement entre 20 et 60 �0D
* Amplification génique (PCR). Cet examen donne des résultats en deux jours à partir des écouvillons ou des biopsies. La sensibilité est de 98 �nviron.
* Histopathologie. Elle requiert des biopsies et sa sensibilité est de 90 �nviron. Elle est utile pour faire un diagnostic différentiel lorsque les méthodes 1 à 3 ont donné des résultats négatifs.
La pratique des méthodes 2 à 4 reste cependant limitée aux laboratoires de référence ou de recherche, souvent très éloignés des zones d'endémie. On a mis au point récemment une PCR novatrice reposant sur l'utilisation d'un réactif à sec et elle pourrait être mise en uvre dans les laboratoires des hôpitaux de district.
Il faudrait disposer le plus rapidement possible d'un test simple et rapide à utiliser sur le terrain car on peut traiter localement et à moindre frais la maladie à son stade le plus précoce, c'est-à-dire celui du nodule. Toutefois, c'est à ce stade que le diagnostic clinique pose les plus grandes difficultés. La toxine de M. ulcerans se répartit plus uniformément que les bacilles dans les lésions, ce qui laisse penser que la mise au point d'un anticorps anti-mycolactone pourrait aboutir à la production d'un test diagnostic rapide sur le terrain. De même, le séquençage du génome de M. ulcerans a révélé des protéines qui semblent spécifiques de cette bactérie. On a donc au premier rang des priorités de recherche l'essai de ces protéines comme antigènes potentiels dans la mise au point d'un test simple de diagnostic sanguin, ainsi que le développement des anticorps antimycolactone.
Traitement
Les recommandations actuelles sont les suivantes :
* Une association de rifampicine et de streptomycine/amikacine pendant 8 semaines comme traitement de première intention pour toutes les formes évolutives de la maladie. On peut traiter en ambulatoire les nodules et les cas sans complications.
* La chirurgie pour enlever les tissus nécrosés, corriger les défauts cutanés et les déformations.
* Des interventions pour réduire le plus possible ou prévenir les incapacités.
L'expérience cumulée des traitements d'environ 300 patients au Bénin, au Cameroun et au Ghana montre que le traitement à la rifampicine et à la streptomycine (RS), pendant huit semaines et conformément aux directives de l'OMS, permet d'obtenir une guérison complète de 50 �es lésions. Il est également intéressant de noter qu'on peut traiter certains de ces patients en ambulatoire. Les rechutes après le traitement antibiotique représentent moins de 2 �es cas, contre 16 à 30 �près un traitement chirurgical. Ces éléments encourageants modifient la stratégie pour combattre et traiter l'ulcère de Buruli qui, jusqu'en 2004, s'était axée sur le traitement chirurgical.
Aspects socioculturels
Dans les pays en développement, les croyances et les pratiques socioculturelles influent fortement sur la recherche des soins par les sujets atteints. Le traitement traditionnel est souvent leur premier recours. En dehors du coût élevé du traitement chirurgical, la peur de l'intervention et les inquiétudes à propos des cicatrices et d'éventuelles amputations peuvent influer sur leur comportement. A cause des préjudices esthétiques, l'ostracisme est un problème qui empêche souvent les sujets atteints de chercher à se faire soigner. En conséquence, la plupart des patients consultent trop tard et les coûts directs et indirects sont alors considérables. La maladie a un impact énorme sur les quelques établissements de santé se trouvant dans les zones d'endémie. La longueur de l'hospitalisation, souvent plus de trois mois en moyenne, entraîne une perte de productivité considérable lorsqu'il s'agit d'adultes et des proches qui s'occupent d'eux et réduit le potentiel scolaire des enfants. Les soins sur le long terme des handicapés, dont la plupart sont des enfants de moins de 15 ans, font peser une lourde charge financière sur les familles concernées.
Coût économique
L'ulcère de Buruli entraîne des coûts économiques élevés pour les ménages concernés et les systèmes de santé devant diagnostiquer la maladie et traiter les patients. De 2001 à 2003 au Ghana par exemple, le coût médian annuel de l'UB pour un ménage en fonction du stade de la maladie allait de US $76, 20 (16 �u revenu d'une année de travail) par patient au stade du nodule à US $428 (89 �u revenu d'une année de travail) par patient ayant dû subir une amputation. En 19941996, on estimait que le coût moyen du traitement d'un cas d'UB était d'US $780, somme dépassant largement le montant par habitant des dépenses publiques de santé. En Australie en 19971998, le coût moyen du diagnostic et du traitement de l'UB par patient était de AUS $14 608, somme représentant environ 7 fois la moyenne nationale des dépenses de santé par habitant (AUS $2 557). Le dépistage et le traitement précoces permettraient donc de faire des économies et devraient faire l'objet d'une large promotion. Il faut faire des recherches pour trouver des traitements efficaces à moindre coût pour cette maladie onéreuse.
Prévention
La vaccination par le BCG (bacille Calmette Guérin) semble offrir une certaine protection sur le court terme. Bien qu'elle soit limitée, il pourrait être utile d'assurer une couverture complète du BCG dans les zones rurales affectées. L'amélioration des vaccins à base de BCG, l'atténuation rationnelle d'un isolat vivant de M. ulcerans ou la production de vaccins sous-unité, à partir de protéines de surface ou de la toxine elle-même, sont donc les voies potentielles de la recherche vaccinale. Un vaccin sûr et efficace ciblant les nouvelles zones d'endémie pourrait être le moyen le plus efficace de combattre l'UB sur le long terme.
Stratégies de lutte
En l'absence de moyens efficaces de lutte contre l'ulcère de Buruli, les stratégies actuelles visent à réduire les souffrances prolongées, les incapacités et les coûts socio-économiques allant de pair avec la maladie. Les participants à la réunion annuelle de l'Initiative mondiale de l'OMS contre l'ulcère de Buruli, organisée à Genève du 14 au 17 mars 2005, se sont accordés sur les stratégies suivantes :
* Dépistage précoce des cas au niveau local et information, éducation, communication.
* Formation des soignants, des enseignants et des agents de santé dans les villages.
* Prise en charge des cas (association d'antibiotiques, chirurgie et prévention des incapacités / réadaptation)
* Confirmation des cas par le laboratoire.
* Système standardisé d'enregistrement et de notification des cas à l'aide des formulaires BU 01, BU 02 et HealthMapper.
* Développement des établissements de santé.
* Suivi et évaluation des activités de lutte.
Séquençage du génome
La séquence génomique complète de M. ulcerans a été publiée en février 2007 et elle donnera une base solide pour faire progresser la recherche sur la mise au point de tests diagnostiques rapides et simples, de nouveaux médicaments et de vaccins. Le séquençage du génome de M. ulcerans a permis d'identifier les gènes responsables de la production de la mycolactone et révélé la manière dont elle est synthétisée. Ces informations aident les chercheurs à trouver des moyens de bloquer la production de cette toxine, ce qui pourrait donner de nouvelles possibilités de traitement.
Priorités de la recherche
Elles sont au nombre de six : mode de transmission ; mise au point de tests simples de diagnostic ; traitement médicamenteux et nouvelles modalités thérapeutiques ; mise au point de vaccins ; études socio-économiques ; études pour déterminer l'incidence et la prévalence.
Rôle de l'OMS
Depuis que l'OMS s'est impliquée en 1998 dans la lutte contre l'UB et la recherche, une sensibilisation considérable a eu lieu. Aujourd'hui, un certain nombre de pays d'endémie, de chercheurs, d'organisations non gouvernementales et de donateurs participent aux activités pour comprendre cette maladie. Coordonnées par l'OMS, la lutte et la recherche progressent régulièrement. La réunion de l'Initiative mondiale de l'OMS contre l'ulcère de Buruli attire de nombreux participants. Elle est un forum dans le cadre duquel des décisions importantes sont prises pour orienter la lutte et la recherche contre l'UB.
La résolution adoptée par l'Assemblée mondiale de la Santé en 2004 contribue à susciter l'intérêt et le soutien nécessaires en encourageant les Etats Membres de l'OMS à « intensifier la recherche pour la mise au point d'outils de diagnostic, de traitement et de prévention de la maladie, et à intégrer l'ulcère de Buruli dans le système national de surveillance des maladies ».
L'intérêt accru que l'on constate actuellement pour les maladies tropicales négligées contribuera sans aucun doute à attirer davantage l'attention sur l'ulcère de Buruli et à mobiliser les ressources nécessaires pour accélérer les recherches visant à mettre au point de nouveaux moyens de diagnostic, de traitement et de prévention.